がん領域

当院では、がん治療を受ける患者さんに対して、安全で安心な薬物療法を提供することを目的に、医師・看護師・薬剤師・栄養士等が専門的に関わりがん治療を支援しています。
薬剤師は、がん治療を安全に継続するための重要な役割を担っています。例えば、抗がん剤、輸液、吐き気どめなどの支持療法などを組み合わせた治療計画である「レジメン」の整備・管理を行い、エビデンスに基づいた適切な治療が行われるよう支援しています。また、注射の抗がん剤はすべて薬剤師が無菌的に調製し、患者さんへの服薬支援や副作用に関する説明、治療経過のモニタリングを行っています。治療中に生じる副作用や体調変化を踏まえ、必要に応じて処方内容について医師へ提案するなど、多職種と連携しながら治療の質向上に貢献しています。
体調の変化や困ったことがあればお気軽にお声がけください。
感染症領域


当院のAST(抗菌薬適正使用支援チーム)およびICT(感染対策チーム)が所属する感染制御室には、薬剤師をはじめとする医師・看護師・臨床検査技師・事務職員が参画し、感染症診療と院内感染対策を多職種で支えています。
ASTでは、感染症領域の専門資格を有する薬剤師が中心となり、抗菌薬の使用状況を継続的に確認し、より安全で適切な治療につながるよう専門的な視点から支援しています。
ICTでは、院内環境ラウンドや職員教育、ワクチン接種支援を通じて、感染拡大の防止と職員の安全確保に貢献しています。
さらに、臨床研究や地域の皆さまへの健康増進に関する啓発活動にも積極的に取り組み、正しい感染予防に関する情報発信を行っています。
薬剤師は多職種と連携しながら、院内外の感染対策の質向上に寄与しています。
周術期

当院では手術を受けられる患者さんに診療科医師だけでなく、麻酔科医・歯科医師・看護師・薬剤師・臨床工学技士・理学療法士・管理栄養士などが計画的に関与し、より安全な手術と早期回復につなげています。
薬剤師は、手術前や手術後に患者さんと面談しています。
麻酔科外来や入院支援センターでは、手術を予定されている患者さんと面談を行い、常用薬やアレルギー歴を確認します。血液をサラサラにする薬など、手術前に休薬が必要となる薬剤については、薬剤ごとに休薬期間が異なるため、個別に調整します。また、市販薬やサプリメントなど、手術前に控えていただきたい製品についての注意喚起も行っています。聴取した内容はカルテに記録し、入院後に担当する病棟薬剤師へ確実に引き継ぐことで、安全に手術が行えるよう支援しています。
術後疼痛管理チームでは、研修を受けた薬剤師が麻酔科医および手術室看護師と連携し、術後の患者さんを訪問します。硬膜外麻酔や自己調節鎮痛法(Patient Controlled Analgesia;PCA)を使用している患者さんを中心に、痛みの程度を聞き取り鎮痛薬の効果、副作用を評価します。鎮痛薬を適切に使用しながら、早期離床・早期回復につながるよう支援しています。
術後に痛みや気持ち悪さなどがあれば遠慮なくスタッフにお伝えください。
栄養サポートチーム

栄養サポートチーム(NST)は、医師、管理栄養士、看護師、臨床検査技師、理学療法士、言語聴覚士、薬剤師など多職種で構成され、患者さんの栄養状態の早期発見と改善に取り組んでいます。当院は日本栄養治療学会のNST稼働施設として認定を受けており、各病棟で週1回のチーム回診を実施し、患者さんの状態を多角的に評価しながら治療や栄養管理について検討しています。また、院内で勉強会を開催し、職員全体の知識向上にも努めています。
薬剤師は、薬の副作用や味覚異常、排便状況(便秘・下痢)など、食欲低下につながる要因を薬学的な視点から評価し、必要に応じて薬剤の調整や提案を行っています。術後においては、痛みや痛み止めの薬が食欲低下につながることもあるため、状況に応じた対応を検討します。また、腎機能・肝機能障害や電解質異常がある患者さんに対しては、個々の状態に合わせた輸液組成の提案も行っています。
さらに、認知症ケアチーム(OCT)と連携し、栄養補給だけでなく「食事を楽しむこと」を大切にした年3回のお楽しみ食事会を企画しています。NSTは、栄養状態の改善を通じて治療効果の向上につなげられるよう、今後も多職種で連携しながら支援を続けていきます。栄養や薬に関するご相談がありましたら、お気軽にお声がけください。
認知症ケアチーム

認知症ケアチームは、医師・看護師・社会福祉士・薬剤師・管理栄養士・理学療法士・作業療法士・言語聴覚士など多職種で構成され、週1回のチームカンファレンスと病棟回診、研修会の開催、ケアマニュアルの整備、相談事例への対応を行っています。
高齢者や認知症のある患者さんは、入院をきっかけに、抑うつや意欲低下による認知機能の低下、認知症症状の悪化を来すことがあります。また、環境の変化などのストレスにより、不眠や不安、せん妄などの意識障害が生じ、治療や入院生活に影響を及ぼすこともあるため、早期発見と予防が重要です。
当院では、認知症ケアチームが愛称「オレンジケアチーム(OCT)」として活動しています。認知症や認知機能低下を有する患者さんが安心して治療を受けられるよう、状態評価を行い、症状を引き起こす背景因子を検討するとともに、薬物療法の見直しや入院中のケアへの助言を行っています。
薬剤師は、原因となりやすい薬剤や向精神薬の使用状況を把握し、必要に応じて薬剤調整や助言を行い、安全な薬物療法を支援しています。
緩和ケアチーム
緩和ケアとは
緩和ケアは、終末期医療(ターミナルケア)のみを指すものではありません。WHO(世界保健機関)は、2002年に緩和ケアを「生命を脅かす疾患による問題に直面している患者さんとその家族に対し、痛みやその他の身体的問題、心理社会的問題、スピリチュアルな問題を早期に発見し、的確な評価と対応(治療・ケア)を行うことで、苦しみを予防・軽減し、クオリティ・オブ・ライフ(QOL:生活の質)を向上させるためのアプローチ」と定義しています。
緩和ケアは、最期のための医療ではなく、どのように生きるかを支える医療です。
当院緩和ケアチーム
緩和ケアチームは、医師(ペインクリニック、乳腺内分泌外科、消化器外科、消化器内科、放射線治療科、精神科)、認定看護師、薬剤師、臨床心理士、管理栄養士、理学療法士、退院支援担当者で構成されています。
当院では、がん診療に力を入れていますのでがん治療の支援も多くあります。相談内容は、疼痛、呼吸困難、倦怠感、食欲不振などの身体的症状や、精神的なつらさの緩和に関するものです。多職種によるカンファレンスや病棟ラウンドを通じて、治療やケアについて助言を行っています。急性期病院である当院では、最期まで入院される方よりも、退院や転院(自宅、施設、緩和ケア病棟、ホスピスなど)となる患者さんが多く、退院後を見据えた支援も重要な役割です。緩和ケアカンファレンス・ラウンドは、毎週金曜日15時より実施しています。
薬剤師は、患者さん一人ひとりの代謝能、薬物相互作用、剤形などを考慮した薬剤提案を行っています。また、使用薬剤の説明、効果の確認、副作用への対応状況の確認などの服薬指導を行うとともに、病棟薬剤師との情報共有を通じて、安心して治療やケアを受けられるよう支援しています。
呼吸サポートチーム
呼吸サポートチーム(RST)は、人工呼吸器を装着している患者さんに対し、各職種が専門性を生かしながら、安全で適切な呼吸管理と呼吸ケアを推進し、早期回復を目指すチームです。構成職種は、麻酔科医師、歯科医師、看護師、理学療法士、臨床工学技士、薬剤師です。
薬剤師は、患者さんが使用されている薬剤が呼吸状態の悪化に影響していないかを含め、全身状態を包括的に評価し、薬物療法の適正化を行っています。対象患者さんへの訪問だけでなく、院内勉強会の開催や薬剤適正使用マニュアルの作成を通じて、呼吸に影響を及ぼす薬剤に関する啓発活動にも取り組んでいます。薬剤師がRSTに参画している医療機関はまだ多くありませんが、当院では薬剤師の専門性がRSTにおいても重要であると考え、チームの一員として参画し、患者さん一人ひとりに応じた適切な医療の提供に貢献しています。
糖尿病教室



当院では、市民の皆さんが正しく安全に糖尿病治療を継続し、日常の健康管理が行えるよう、医師・看護師・栄養士・検査技師・薬剤師等がチームとなって支援しています。病棟や外来での対応に加え、月1回の糖尿病患者さん向けの糖尿病教室や、年1回のどなたでもご参加いただける世界糖尿病デー関連イベントを開催しています。
薬剤師は、糖尿病教室では、内服薬やインスリン注射の種類をはじめ、薬が体内でどのように作用し血糖値を下げるのかについて、専門用語をできるだけ用いずに解説しています。薬の働きを理解することで、薬を適切かつ安全に使用し、服薬アドヒアランスの向上につなげています。また、糖尿病治療で特に注意が必要な低血糖について、症状や具体的な対処方法、対応のタイミングをお伝えしています。あわせて、風邪などで食事が十分に摂れないシックデイ時の基本的な対応や薬の調整方法についても説明し、いざという時に備えた安全対策を支援しています。
さらに、11月14日の世界糖尿病デーには、院内で他の患者さんや市民の皆さんも対象とした体験型イベントを毎年実施しています(※土日祝の場合は日程変更あり)。薬剤師のブースでは、近年、自己血糖測定(SMBG)体験を行っています。血糖管理への関心を高めることで、治療中の方だけでなく、すべての方が自身の健康を見つめ直すきっかけづくりに取り組んでいます。他にも様々なブースがありますので、ぜひご来場ください。
救命教育コース運営

当院では、急変時に適切かつ迅速な対応ができる医療者の育成を目的として、BLS(一次救命処置)やICLS(二次救命処置)などの救命教育コースを定期的に開催しています。医師・看護師・臨床工学技士・薬剤師など多職種が連携しながら、講義や実技指導を行っています。
BLSでは、胸骨圧迫、人工呼吸、AED(自動体外式除細動器)の使用など、心停止直後に必要となる基本的な救命処置を学びます。ICLSでは、アドレナリンやアミオダロンなどの薬物投与、心電図の判読、チームダイナミクスを含め、「最初の10分間」を的確に対応するための実践的な能力を養います。
ICLSインストラクターの認定を持つ薬剤師は、薬物治療の専門性を生かしながら運営委員として積極的に急変対応教育に携わっています。多職種が気軽に相談し合える雰囲気づくりにも配慮し、救命の現場を支えるチーム医療の一員として、安全な医療体制の構築に貢献しています。
災害
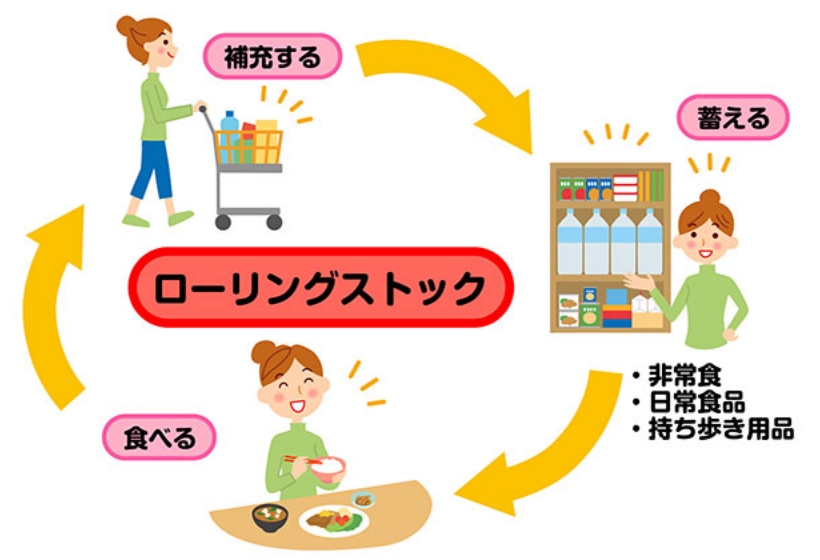

当院は地域中核災害拠点病院としての役割を担い、DMAT指定医療機関※1として地域の災害医療体制を支えています。薬剤部では、災害時に必要となる薬剤を備蓄しており、ローリングストック※2の考え方を取り入れて効率的に管理しています。これにより、使用期限を適切に保ちながら、必要な薬剤を十分量確保する体制を整えています。
また、DMAT隊員資格を有する薬剤師が在籍しており、能登半島地震では活動拠点本部業務や避難者支援などの活動に参加しました。調剤や病棟業務とは異なる特殊な状況での支援が求められますが、院内の災害訓練に加え、政府や地域で行われる大規模訓練にも積極的に参加し、有事に備えた知識と技能を常に更新しています。
※1; DMAT指定医療機関とは、厚生労働省又は都道府県から指定され、災害時に災害派遣医療チーム(Disaster Medical Assistance Team; DMAT)を被災地に派遣します。
※2;ローリングストックとは、期限切れを防ぐために備蓄品を定期的に入れ替えながら備える方法です。

